肺癌为什么要做基因检测
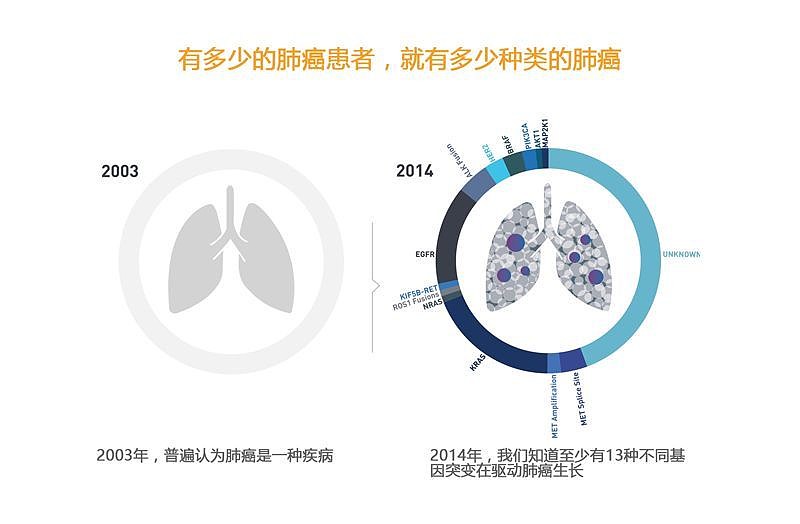
随着精准医疗的持续发展,肺癌的诊治已发生翻天覆地的变化,其分型由过去单纯的病理组织学分类,进一步细分为基于驱动基因的分子亚型[1]。基于此种变迁,当前国内外指南推荐非小细胞肺癌(NSCLC)患者应进行基因检测。
图片来源于网络,侵权请联系删除
肺癌患者为什么要做基因检测?如何进行基因检测?结合2022年中国临床肿瘤学会(CSCO)指南[2]和非小细胞肺癌分子病理检测临床实践指南(2021 版)[3]的相关推荐,小编带您一探究竟!
肺癌患者为什么要进行基因检测
近十年来,NSCLC的治疗,尤其是耙向治疗,取得了极大的进展,可明显提高患者治疗的客观缓解率(ORR),延长患者的无进展生存期(PFS),并显著提高患者的生活质量(QoL)。而分子分型是NSCLC实施靶向治疗的前提[3]。
研究数据表明,我国肺腺癌患者的常见驱动基因包括表皮生长因子受体(EGFR,45%~ 55%)、KRAS(8%~10%)、间变性淋巴瘤激酶(ALK,5%~10%)、少见驱动基因包括ROS1(2%~3%)、 MET(2%~4%) 、HER2(2%~4%)、BRAF(1%~2%)、RET(1%~4%)、罕见驱动基因包括NTRK(<1%)、NRG1/2(<1%)、FGFR2(<1%)等;与西方人群存在较大差异[3]。因此,选择准确、快速、恰当的检测方法,全面筛选出适用靶向药物的目标人群具有重要临床意义。此外,随着少见基因变异的不断发现以及靶向药物获得性耐药机制的完善,基因检测有助于肺癌患者耐药后的治疗选择[3]。
那么,基因检测适用于哪些肺癌患者?
肺癌基因检测适用人群、检测时机和检测靶点
●肺癌基因检测的适用人群[2]:
2022CSCO指南推荐可手术的Ⅰ~Ⅲ期NSCLC患者和不可手术的Ⅲ~Ⅳ期NSCLC患者进行基因检测。
●肺癌基因检测的检测时机和检测靶点[2]:
对于可手术的Ⅰ~Ⅲ期NSCLC患者,2022 CSCO指南推荐术后Ⅱ/Ⅲ期非鳞癌进行EGFR突变检测,以指导辅助靶向治疗(Ⅰ级推荐)。
对于不可手术的Ⅲ~Ⅳ期NSCLC患者,2022 CSCO指南推荐靶向治疗前或治疗过程中进行基因检测:
◆病理学诊断后保留足够组织标本进行分子检测,根据分子分型指导治疗(1类):对于非鳞癌组织标本进行EGFR突变,ALK融合、ROS1、RET融合及MET14外显子跳跃突变检测(3类)(Ⅰ级推荐);
◆BRAF V600E突变、KRAS突变、ERBB2(HER2)扩增/突变,MET扩增以及NTRK融合等基因变异可通过单基因检测技术或二代测序技术(NGS)在肿瘤组织中进行,若组织标本不可及,可考虑利用游离/肿瘤DNA(cf/ctDNA进)行检测(2B类)(Ⅱ级推荐);
◆肿瘤标本无法获取或量少不能行基因检测时,可通过外周血cf/ctDNA进行EGFR突变检测(Ⅰ级推荐);
◆不吸烟、经小标本活检诊断鳞癌或混合腺癌成分的患者建议EGFR突变、ALK融合及ROSI融合等检测(2A类)(Ⅱ级推荐);
◆一/二代EGFR-TKIs耐药患者,建议再次活检进行EGFR T790M检测。不能获取肿瘤标本的患者,建议行cf/ctDNA进 EGFR T790M检测(Ⅰ级推荐)。
肺癌基因检测方法包括哪些?需要注意什么?咱们接着往下看!
肺癌基因检测的方法和注意事项
NSCLC常见的分子病理检测方法包括Sanger测序、荧光原位杂交(FISH)、实时荧光定量PCR(qRT-PCR)、免疫组化(IHC)、NGS等,上述检测方法在EGFR、ALK、ROS1等靶点的临床检测中发挥着重要作用[3]。
●EGFR靶点的检测方法和注意事项[3]:
目前EGFR基因突变检测的方法有很多种,临床常用的检测方法包括 Sanger测序法、qRT-PCR法和NGS等。但需要注意的是:
◆对于传统方法检测的驱动基因阴性晚期肺腺癌患者,推荐进行NGS检测。
◆对于一、二代EGFR-TKI耐药患者,优先推荐进行T790M检测(qRT-PCR或NGS)。也可同时与其他耐药机制进行检测或T790M检测阴性后用NGS进行其他耐药机制的检测。三代TKI耐药患者,推荐进行NGS检测耐药机制。
●ALK靶点的检测方法和注意事项[3]:
由ALK基因重排所导致的ALK融合基因表达可以在多个分子水平上进行检测,包括:FISH在DNA水平上检测ALK基因重排;qRT-PCR检测ALK融合mRNA;IHC检测ALK融合蛋白表达,以及NGS检测DNA水平上的重排序列或mRNA水平上的融合序列。但需要注意的是:
◆在进行IHC-Ventana D5F3、FISH、qRT-PCR及NGS检测结果判读时,对于检测结果不能确定、信号不典型或者位于临界值的患者,应建议使用其他技术平台进行检测。
◆优先应用IHC- Ventana D5F3进行ALK检测。当怀疑检测标本有质量问题时,优先应用FISH检测。当和其他基因(如EGFR、ROS1等)一起检测时,可以进行qRT-PCR或NGS检测。
●ROS1靶点的检测方法和注意事项[3]:
基于qRT-PCR方法的ROS1融合基因检测具有较高的灵敏度和特异度,且可与ALK联检;FISH检测是检测ROS1重排的“金标准”;NGS检测ROS1基因变异同样可在DNA水平上检测重排序列,也可在mRNA水平检测融合序列。但需要注意的是:
◆IHC检测ROS1蛋白表达用于初筛ROS1融合临床应用前,实验室应经过严格的检测流程、判读标准、质量控制和保证,阳性病例需经过其他技术平台进行验证。
◆在进行FISH、qRT-PCR及NGS检测结果判读时,对于检测结果不能确定、信号不典型或者位于临界值的患者,应建议使用其他技术平台进行检测。
◆当和其他基因(如EGFR、ALK等)一起检测时,可以进行qRT-PCR或NGS检测。
●MET靶点的检测方法和注意事项[3]:
◆MET 14号外显子跳跃突变的检测包括NGS或qRT-PCR直接检测缺失MET 14号外显子的mRNA,或NGS在DNA水平上检测可能导致MET 14号外显子剪切的基因变异。但需要注意的是:
◆在临床实践中,MET 14号外显子跳跃突变的检测,可与其他驱动基因变异同时检测,或对其他驱动基因变异阴性的患者进行单独检测。
◆应根据可及的检测平台、标本质量及标本类型,合理选择不同的检测方法。
可参考其他融合基因检测策略。当组织标本不可及时,血浆标本也可以考虑用于MET 14号外显子跳跃突变的检测,作为补充。
●其他靶点的检测方法和注意事项[3]:
HER2、BRAF、KRAS、RET、NTRK等的检测方法可参照基因点突变 、基因重排类型的检测方法和检测策略,当仍需进一步积累临床实践经验。
小结
综上所述,NSCLC患者在治疗前或治疗过程中都应进行基因检测,以指导治疗决策。NSCLC常见的分子病理检测方法包括Sanger测序、FISH、qRT-PCR、IHC、NGS等,但所有分子病理检测方法均具有优缺点,也受所检基因变异类型和数量、标本类型、标本数量和质量、实验室条件等影响,医生会根据实际情况选择适合患者的分子病理检测方法,进而根据检测结果指导患者接受相应的靶向药物治疗。
参考文献:
[1]. Li T, et al. J Clin Oncol. 2013 Mar 10;31(8):1039-49.
[2].中国临床肿瘤学会(CSCO)非小细胞肺癌诊疗指南.2022版.
[3].非小细胞肺癌分子病理检测临床实践指南(2021版)[J]. 中华病理学杂志,2021,04:323-332.
内容来源:医学界肿瘤频道