做免疫治疗的副作用有哪些,免疫治疗副作用怎么办怎么处理
决定一个癌症患者生存期和生存质量的原因有很多,而患者家属的因素占了一大部分。人们常认为在治疗的过程中,医生占主导地位。其实家属才是治疗过程中真正的主角,因为绝大部分的选择和决定权在家属手里(甚至不在患者手里)。患者家属不需要做到多么出色,哪怕仅仅是做到及格,也许就能延长亲人的生存期,提高生存质量,甚至挽救我们的亲人生命。
在目前免疫检查点抑制剂(如PD-1/PD-L1抑制剂,CTLA-4抑制剂)广泛应用以及国内原研药物相继进入临床的情况下,越来越多的患者将面临免疫治疗相关不良反应(irAE)造成的风险。对于患者家属来说,最要命的不是不知道如何处理这些不良反应,而是根本没有意识到哪些症状是免疫治疗造成的不良反应,从而失去了早期干预的机会。这些不良反应往往被我们称之为副作用,但是指南上的叫法更加直接 -- 毒性,可见这些不良反应对患者有多么凶险。本文的目的不是为了教给患者家属如何对应免疫治疗的相关不良反应,而是提醒家属们这些不良反应可能的表现和症状,以便家属有意识地随时关注患者的状态,在出现相关症状时及时采取措施。
特殊人群筛查
由于某些特殊人群对于免疫治疗存在更高的非预期的毒性风险,家属必须在治疗前与医生充分沟通,权衡利弊,谨慎选择免疫检查点抑制剂治疗。CSCO指南针对每类特殊人群给出的具体建议如下:
(1)妊娠期患者,不推荐使用免疫检查点抑制剂;
(2)对于乙肝/丙肝病毒携带者、老年患者以及免疫接种的患者,可以使用免疫检查点抑制剂,(免疫接种的患者特别指出使用的免疫检查点抑制剂为PD-1和PD-L1抑制剂,且在治疗过程中,允许使用灭活或灭活制剂的疫苗,但不建议接种活疫苗);
(3)对于自身免疫性疾病患者、接受造血干细胞或器官移植的患者、更换免疫检查点抑制剂治疗的患者、驱动基因突变阳性的非小细胞肺癌(NSCLC)患者和人类免疫缺陷病毒(HIV)携带者,特定情况下可考虑使用免疫检查点抑制剂;
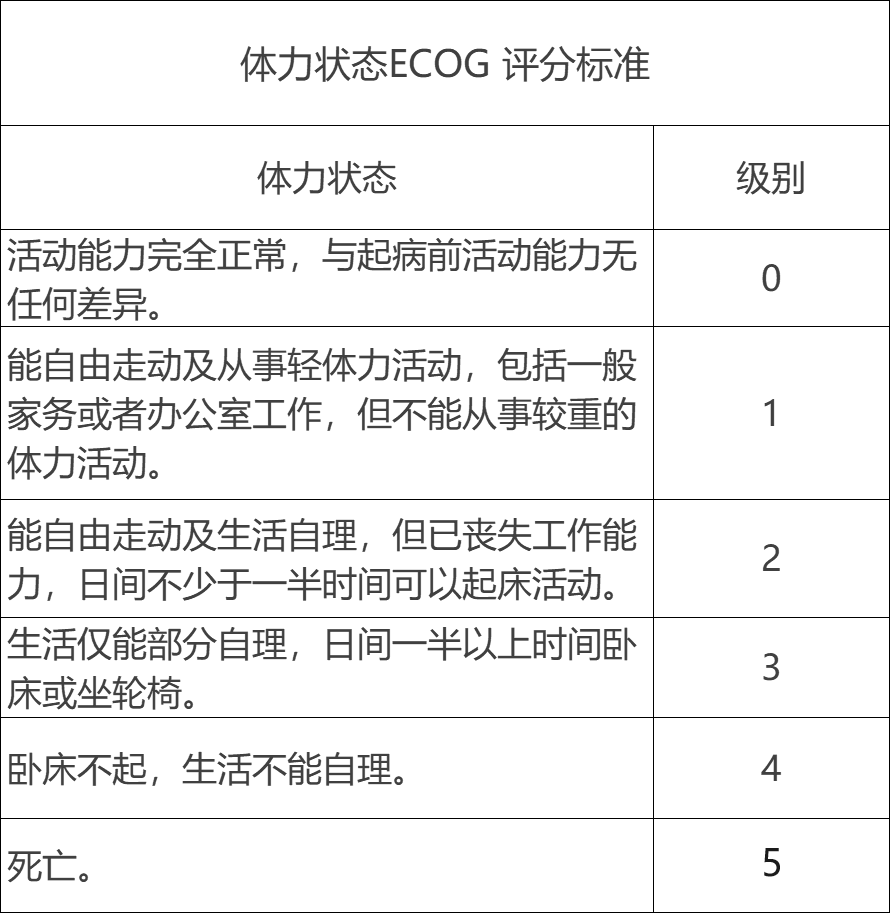
(4)对于一般状况较差(ECOG评分≥2)的患者,获益程度有限,建议谨慎使用免疫检查点抑制剂。
症状预警
跟传统治疗的不良反应不同,免疫治疗造成的不良反应往往是系统性的,患者整体状况就会迅速恶化,甚至都来不及采取补救措施。这就需要家属和医生快速判断并及时干预(牢牢掌握黄金72小时,必要时先开枪后瞄准)。如果不能及时辨别并采取有效措施往往就会有致命的危险。

基线检查
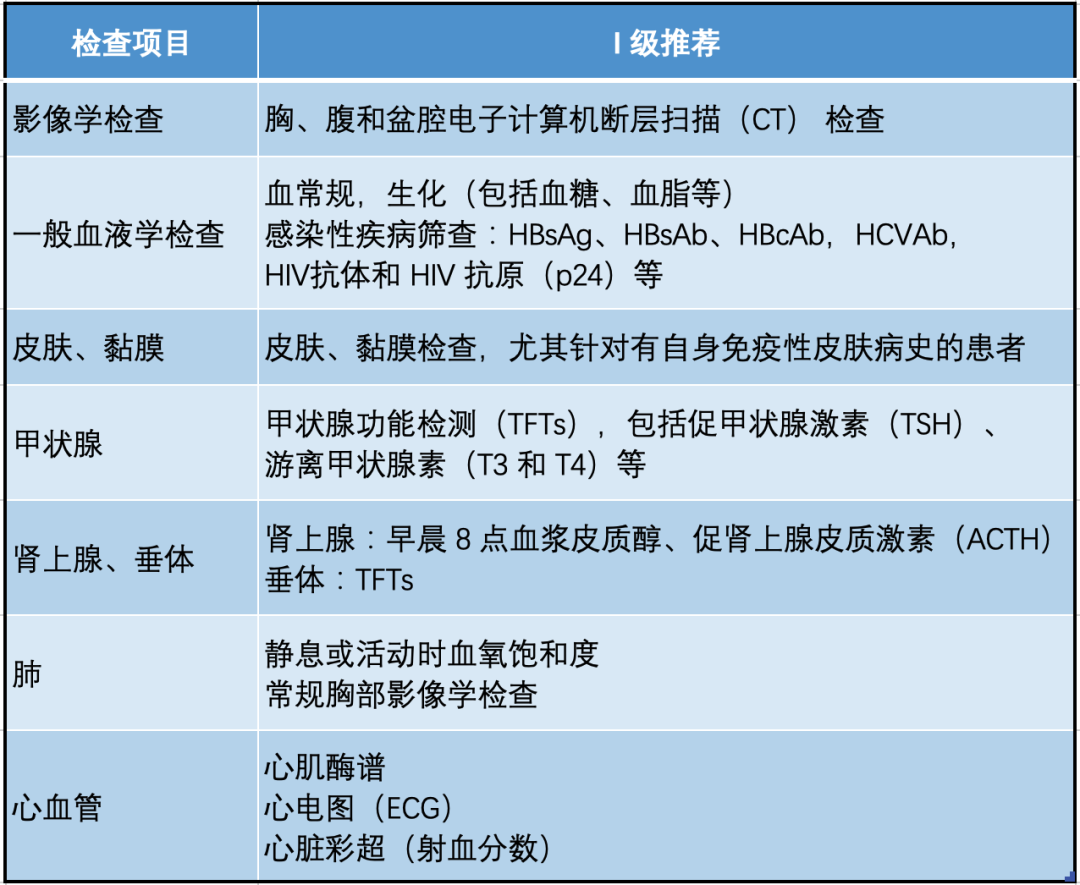
基线检查是指在开始新的针对肿瘤的治疗之前进行的身体状况检查,包括影像学的检查,脏器功能的检查等。检查的结果用于评估患者发生毒性的易感性,以及治疗期间出现不良反应时对比确认。比如基线的影像学检查对于判断甲状腺、垂体和肺等器官的毒性非常有帮助。基线甲状腺、垂体和肾上腺功能检查可以协助判断是否发生了内分泌毒性。
CSCO免疫治疗毒性相关管理指南2019
普遍特点
1、不同不良反应出现的时间不同
不良反应可出现在治疗开始、期间、结束后的任何时间,所以任何时候都能对不良反应的检测和评估放松警惕。但大多在免疫检查点抑制剂治疗开始3个月之内,而且大部分不良反应可逆。
2、不同免疫检查点抑制剂产生的不良反应不同,比如:
CTLA-4—— 肠炎、垂体炎、皮肤更常见;
PD-1抑制剂——免疫性肺炎、肌肉、关节痛、甲减更常见。
3、同一个免疫抑制剂作用于不同的肿瘤时候产生的毒性也不同
4、真实世界不良反应的发生率要比临床研究和文献报道的发生率高很多
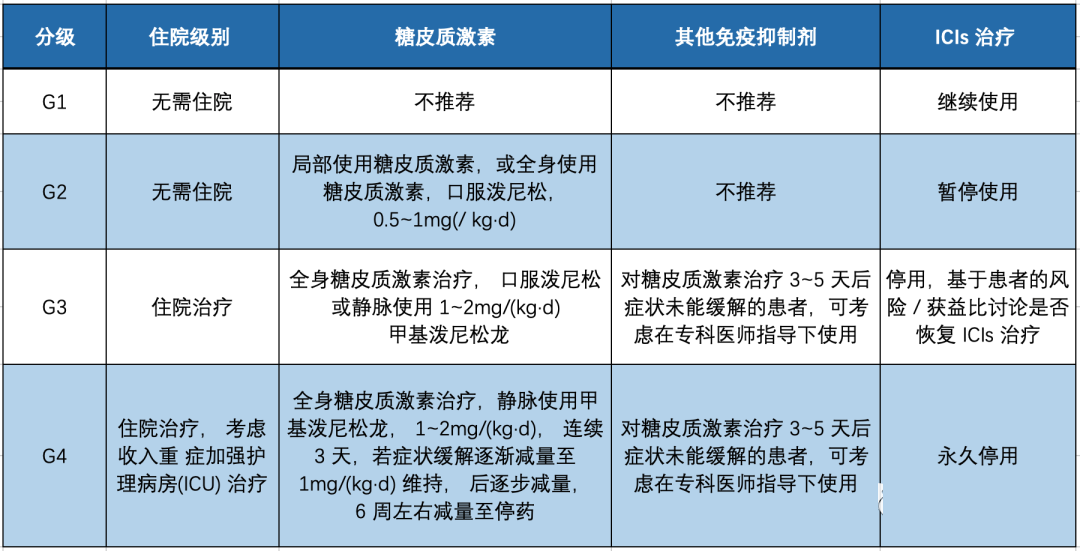
分级管理
●虽然不良反应因器官系统而异,但一般而言,治疗时应密切监测1级毒性(神经学,血液学和心脏毒性除外)。
●大多数2级毒性患者可能需要暂停治疗,直至症状恢复至1级毒性或更低。如果一周内症状未消退,应开始进行皮质类固醇治疗。
●3级毒性通常需要暂停治疗,开始进行高剂量皮质类固醇治疗。症状消退至1级或更低时,至少在一个月内逐渐减量类固醇。
●一般而言,4级毒性患者应永久性中断免疫检查点抑制剂治疗(激素替代治疗控制的内分泌疾病除外)
CSCO免疫治疗毒性相关管理指南2019
常见毒性
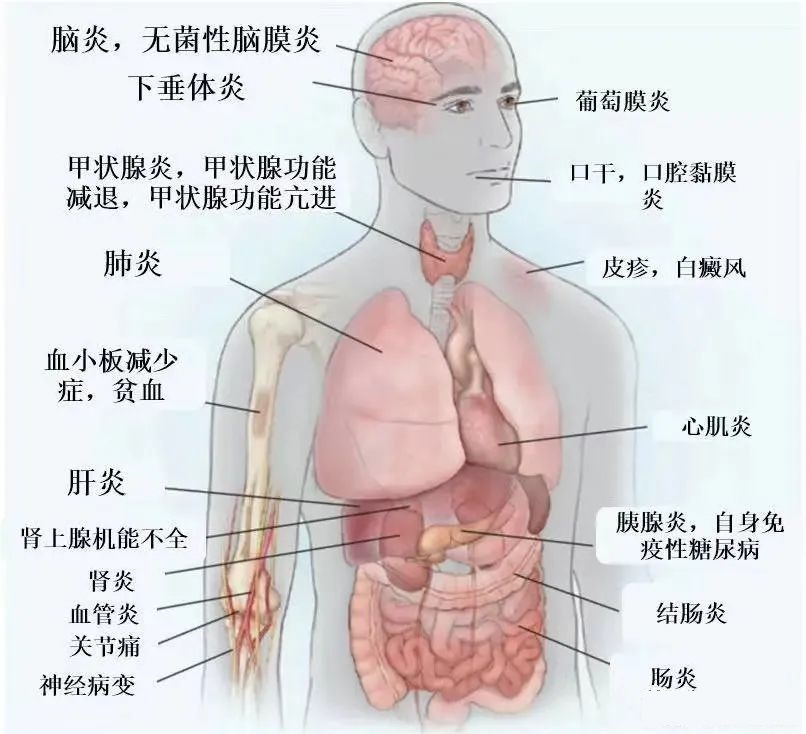
1、皮肤毒性
发生率最高的是皮肤相关的不良反应,皮肤相关不良反应一般是出现比较早的。大多数反应比较轻,严重的不良反应非常罕见。
出现时间:大部分在治疗的前几天或者前几周,也有延迟出现的。
主要症状:皮肤相关不良反应主要的临床表现有斑丘疹和瘙痒,还有水疱。
处理方法:较轻的皮肤不良反应可以用点儿润肤膏,局部涂抹激素类的药膏或者口服抗组胺药物,开瑞坦、开思婷类的药物。严重的话要及时去皮肤科门诊。有些研究发现,出现皮肤相关不良反应往往预示着PD-1治疗有效。
2、胃肠道毒性
胃肠道不良反应主要表现是腹泻/结肠炎,是非常常见的不良反应。CTLA-4抑制剂的胃肠道不良反应发生率要远远高于PD-1/PD-L1 抑制剂。
出现时间:CTLA-4抑制剂可出现在治疗的任意时,而PD-1/PD-L1 抑制剂一般出现在用药后的3个月。
主要症状:主要表现为腹泻,还可出现腹痛、大便带血和黏液、发热等症状,少部分患者可能会合并口腔溃疡、肛门病变(肛瘘、脓肿、肛裂)以及关节疼痛、内分泌紊乱、皮肤病变等肠外表现。
处理方法:大部分免疫相关性肠炎单药激素治疗均能够得到很好控制。在家口服药的患者,一定要注意,看到症状缓解,也不能突然停药,要逐步减量,慢慢停药。
3、肺毒性
免疫相关性肺炎是危及生命的严重的不良反应,处理起来要比肠炎更积极一些。由于免疫相关性肺炎来势汹汹,进展很快,所以患者和医生要迅速诊断,及时停药。
出现时间:一般发生在治疗后的1-3个月。
主要症状:主要包括呼吸困难、活动耐量下降,咳嗽、发热或胸痛,但是大约1/3 患者无任何症状,仅有影像学异常。诊断的主要依据是胸部CT,多见快速进展的磨玻璃(结节)影或斑片结节浸润影、实变,双肺同时受累常见,需要和炎症鉴别。
处理方法:建议患者用免疫检查点抑制剂之前拍一个胸部CT,作为基线评估,用药期间每3-6个月做一次胸部CT检查,如果出现胸闷、气促、咳嗽这些症状,随时做胸部CT。
4、内分泌系统毒性
甲状腺功能异常:内分泌系统最常见的免疫相关性内分泌毒性反应,表现为甲状腺功能减退和甲状腺功能亢进。大多数患者是无症状的, 通常是在血液常规检查中发现。
出现时间:中位发病时间是开始治疗的第4周以后。
甲减症状:淡漠、乏力、虚胖、便秘、嗜睡等,甲功检查表现为TSH升高、FT4降低。
甲亢症状:多烦躁心悸,甲功表现为FT4升高、TSH降低。
处理方法:出现甲减和甲亢不需要停止免疫检查点抑制剂治疗,也不需要糖皮质激素治疗。定期检测甲功,甲减患者要注意除外中枢性甲减后可行甲状腺素替代治疗。
垂体炎:与PD-1/PD-L1抑制剂相比, 垂体炎多见于使用CTLA-4抑制剂治疗的患者中。
出现时间:CTLA-4抗体一般在治疗后8-9周出现,PD-1抗体治疗后10-24周发生。
主要症状:多以头痛、疲倦为首发症状,或者无法解释的持续视觉障碍、发热。
处理方法:如果没有及时发现或者尽早干预,可能导致致死性的严重后果。由于临床症状不是很典型,很多时候可能误诊。尽快完善促激素检测和靶腺体功能以及垂体MRI确诊,同时要暂停免疫检查点抑制剂治疗,用激素冲击治疗及激素替代治疗。内分泌系统出现的不良反应,除了垂体炎需要糖皮质激素处理外,别的不良反应都是激素替代治疗及对症治疗。
Ⅰ型糖尿病:免疫检查点抑制剂导致I型糖尿病虽然不多,但是I型糖尿病很容易出现并发症,治疗尚跟II型糖尿病和类固醇糖尿病不一样。
主要症状:多尿、口渴、体重下降、恶心、呕吐。
处理方法:如果我们检测空腹血糖持续升高,或突然升高,降糖药和胰岛素效果不好的时候,需要检查C肽、尿酮体和胰岛素功能。血糖的检测成本不高,而且非常容易操作,建议患者用药期间对血糖检测的勤一点。
肾上腺功能异常:会出现体位性低血压、眩晕、昏厥,甚至发生休克。如果出现这些症状,一定要想到评估肾上腺功能(ACTH和皮质醇激素)。确诊后先暂停免疫检查点抑制剂治疗,请内分泌科会诊给予激素替代治疗。
处理方法:在开始免疫检查点抑制剂治疗前,建议患者完善甲功、血糖(空腹葡萄糖、糖化血红蛋白)、肾上腺功能检查。
5、肝脏毒性
免疫相关性肝脏毒性缺乏特定的临床特征, 诊断具有挑战性, 其重点在于其他病因的排除, 主要包括药物性肝炎、急性病毒性肝炎、自身免疫性肝炎、肝转移、胆道阻塞、肝门静脉血栓。
出现时间:最常出现在首次用药后8~12 周。
主要症状:转氨酶升高,也可以伴有胆红素升高,有些人可能会出现非常不特异的症状,发热、食欲减低、厌食。还有一些稍微特异一点的症状,如果皮肤发黄、尿色加深。
处理方法:因为治疗期间大家每个治疗周期至少查一下血常规和肝肾功能,所以肝脏不良反应比较容易发现。
6、肌肉骨骼毒性
关节和肌肉的不良反应发生率也比较高。与关节炎相比,免疫检查点抑制剂引起的肌炎相对少见。
关节炎出现时间:治疗后2个月-24个月不等。
关节炎主要症状:跟类风湿性关节炎是一样的,早期症状是早上起来时候手、足小关节僵硬,能持续30-60分钟,伴有疼痛、肿胀;再严重的话会出现关节畸形。
处理方法:轻者应用非甾体类抗炎药(布洛芬)或小剂量激素后即能得到缓解,重者则有可能需要联合其他免疫抑制剂治疗。如果出现比较典型的关节疼痛症状,建议去风湿科进一步就诊,评估一下严重程度,与肿瘤科医生共同决下一步治疗方案,一般来说关节性损伤预后比较好,一般不停止使用免疫检查点抑制剂。
肌炎出现时间:一般发生在免疫检查点抑制剂治疗的前两个月,发病比较急性。
肌炎主要症状:肌痛、肌无力,并可有肌酸激酶的升高、严重时可能累及呼吸肌或心肌危及生命。
处理方法:少数免疫检查点抑制剂所致肌炎(包括心肌炎)患者还有可能合并出现重症肌无力。在使用免疫检查点抑制剂期间,一定要注意肌酸激酶变化和以及全身肌肉疼痛评估,如果患者仅表现为肌痛,可对症止疼治疗,可继续免疫治疗,并密切监测肌酶水平。如果肌酶出现轻至中度升高,但患者没有任何症状,可以继续观察也可以先暂停一下免疫治疗。对于中至重度肌炎的患者,建议加用糖皮质激素治疗。
7、肾脏毒性
肾脏是免疫复合物喜欢沉积的器官,肾小管间质性肾炎是最常见的肾脏不良反应。
出现时间:急性肾损伤一般发生在免疫检查点抑制剂治疗后数周至数月。
主要症状:肾脏损伤主要的表现是肌酐的升高。
处理方法:因为肾功能查的比较多,很少在发展到3级以上才开始干预治疗。肌酐轻度升高,小于正常值两倍的情况,一般不停免疫检查点抑制剂,先水化治疗,找原因,密切检测肾功。如果还是进行性升高,就需要请肾内科评估一下肾脏损伤程度。
8、心脏毒性
心脏毒性出现的比较少,已报道的心脏/心血管不良反应包括心肌病变(心肌炎为主)、还有心包积液、心律失常、急性冠脉综合症和瓣膜病变等。
出现时间:首次用药后15天-30天,发展非常急性或者成爆发性的。
主要症状:胸闷、胸痛、活动时呼吸困难以及下肢水肿等临床症状,并在数天或1周-2周内迅速加重,甚至出现心源性休克或心脏骤停。
高危人群:
1.应用免疫检查点抑制剂药物联合或不联合其他心脏毒性药物(如蒽环类药物阿霉素)的患者;
2.出现免疫检查点抑制剂药物其他系统相关毒性尤其是骨骼肌和神经系统病变时要特别注意是否合并心脏副作用。
3.既往患有自身免疫性疾病(如系统性红斑狼疮、类风湿关节炎、结节病)
4.有基础心脏疾病(如冠心病、心力衰竭、心肌炎、化疗后心力衰竭病史) 的患者也需特别注意。
9、神经系统毒性
免疫相关性神经系统不良反应常见的有重症肌无力、格林-巴利综合征、周围神经病变、脑膜炎、脑炎、脊髓炎。但是发生率比较低,大多数为1~2 级非特异性症状,3~4 级及以上发生率低于1%。
出现时间:一般发生在治疗后6 周
主要症状:全身肌肉无力,首先表现是双眼睑下垂,睁不开眼,看东西双影,喝水呛咳、举胳膊、梳头无力、扭头困难;四肢感觉丧失、“戴手套、穿袜子”麻木感,轻瘫、虚弱、感觉异常、麻木、吞咽困难、还有些人有面瘫的症状;头痛、发热、精神错乱、记忆力障碍、嗜睡、幻觉、癫痫发作、颈强、精神状态下降、注意力受损和定向障碍等脑病症状
处理方法:免疫相关性神经系统不良反应症状具有多样性和非典型性,诊断较困难,需要除外肿瘤进展、中枢神经系统转移、感染、糖尿病神经病变、维生素B12 缺乏、脑血管病如脑出血、脑梗死等鉴别建议尽早请神经内科会诊。
10、胰腺毒性
胰腺损伤比较少,如果有淀粉酶和脂肪酶升高,并且出现了腹痛、恶心、呕吐、血糖升高的症状,就得提高警惕了,可能出现了胰腺炎。
11、血液毒性
血液系统不良反应报道较少(因为还没有被认识) ,其中自身免疫性溶血性贫血、免疫性血小板减少症是最常见的血液学毒性,中位发生时间为 40 天。其他还有中性粒细胞减少症,严重时表现为再生障碍性贫血,甚至可能致命,如噬血细胞淋巴组织细胞增多症。
内容来源:聊癌一分钟